Nell’immaginario comune la dermatologia è spesso associata all’ambito dell’estetica o “della macchietta” da togliere con qualche “cremina”, in realtà è una scienza medica molto ampia che include numerose patologie non sempre facili da diagnosticare e gestire, compresi i Linfomi cutanei.
La pelle è infatti l’organo di confine tra l’esterno e l’interno, tra l’ambiente e gli organi del nostro corpo, ed è costituito da un sistema complesso di cellule con funzioni differenti…insomma non è una semplice coperta che ci copre! Le cellule del sistema immunitario che risiedono nella pelle svolgono una funzione difensiva molto importante per il nostro corpo e una loro alterazione può generare malattie rilevanti, come le malattie autoimmuni o i linfomi cutanei.
INDICE ARTICOLO
I linfomi cosa sono
I linfomi cutanei sono causati da una proliferazione tumorale di alcune cellule del sangue che appartengono al sistema immunitario (chiamate linfociti) all’interno della pelle. Sono malattie di rara incidenza e spesso sconosciute ai più.
Le cause dei linfomi
Le cause non sono state ancora completamente chiarite, anche se in alcuni casi è stato riconosciuto il ruolo promovente di alcuni agenti virali (come il virus Epstein Barr) o ambientali.
Ad oggi sono in corso studi molecolari e genetici volti all’identificazione di alterazioni del DNA, che possono essere responsabili dello sviluppo della malattia.
Classificazione Linfomi
I linfomi cutanei vengono classificati in linfoma primitivo se la cute è la sede d’insorgenza del tumore, o secondari, nel caso in cui le cellule neoplastiche nascano in un altro organo (come i linfonodi o il sangue, quindi come tumore del sangue stesso) e poi si diffondano alla pelle.
Per quanto riguarda il linfoma cutaneo primario sulla base del tipo di linfocita dai cui derivano le cellule neoplastiche si riconoscono i:
- linfoma tipo T o CTCL
- i linfomi a cellule NK
- i linfoma cellule B
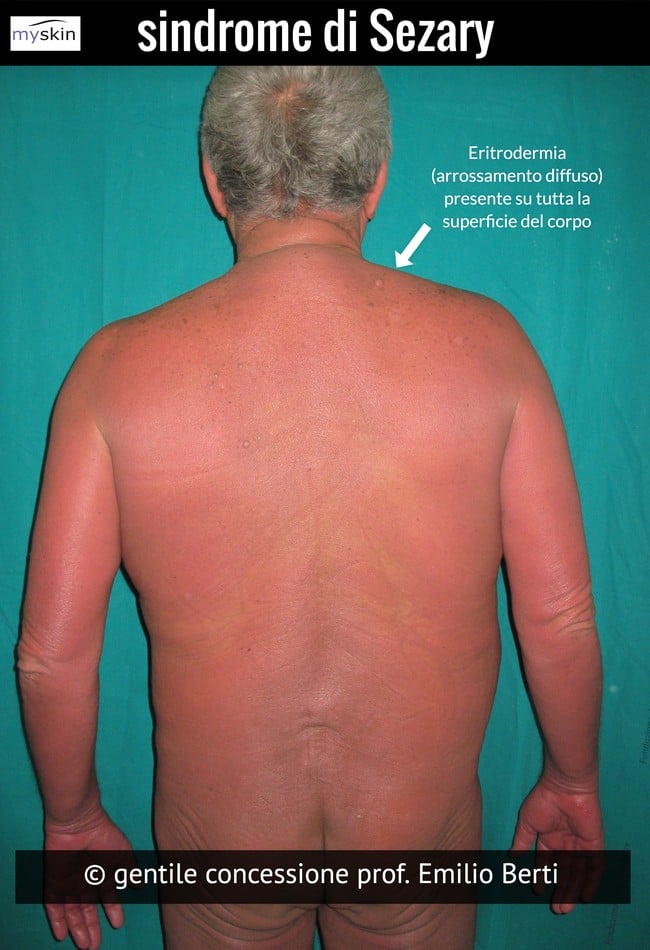
Il più frequente è il Linfoma a cellule T, in particolare il linfoma T cutaneo noto con il nome di Micosi Fungoide, la sindrome di Sézary e i linfomi CD30+ ( quest’ultimo chiamato anchelinfoma CD30 positivo)
Preciso fin da ora che la Micosi Fungoide non rientra nel capitolo delle infezioni della pelle e quindi non a nulla a che vedere con la Micosi della pelle.
Linfoma cutaneo immagini
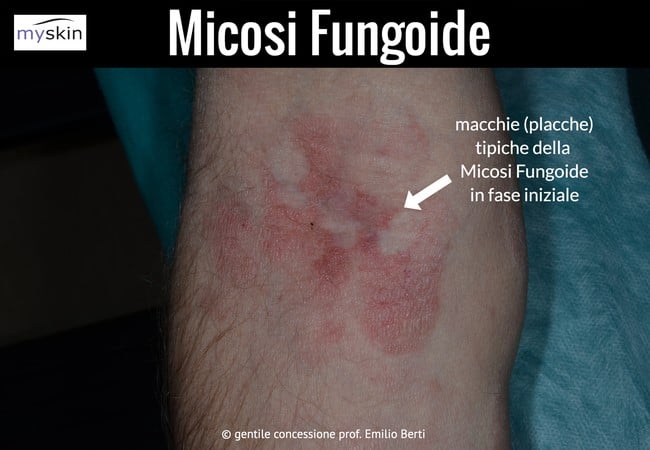
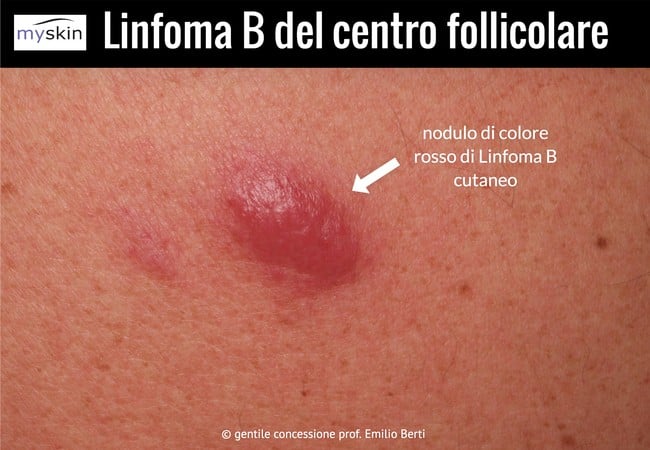
Sia il Linfoma a cellule B, chimato anche Linfoma B cutaneo, sia i linfomi cutanei T, quelli a cellule NK, sulla pelle si possono manifestare con diversi tipi di lesioni, come macchie rosse, placche o noduli rossi o ulcerati, che possono simulare altre patologie cutanee (come la semplice dermatite) e quindi essere a volte difficili da riconoscere.
Linfoma cutaneo foto
Di seguito le immagini di alcuni dei dei linfomi citati
Micosi fungoide immagini
Linfoma B centro follicolare immagini (linfoma centrofollicolare)
Eritrodermia in sindrome di Sezary
Linfoma cutaneo sintomi
Il prurito sulla pelle o altri sintomi sistemici possono essere presenti ma non sono specifici di questa patologia.
Per la diagnosi è importante eseguire una visita da un dermatologo che sulla base della storia clinica e delle lesioni cutanee richiederà una biopsia della pelle per l’esame istologico.
Linfomi stadiazione
In seguito alla definizione del tipo di linfoma, si procederà ad una stadiazione mediante esami ematochimici del sangue, metodiche di imaging (come le ecografie, la TAC e la PET) ed eventualmente lo studio del midollo osseo al fine di definire l’aggressività della patologia. La prognosi è variabile a seconda del tipo di linfoma e della stadiazione.
Linfomi cura
La terapia viene scelta sulla base delle caratteristiche istologiche e dello stadio clinico. Nelle forme iniziali è indicato l’utilizzo di terapie topiche, come il cortisone ad elevata potenza o lemostarde azotate (non disponibili in Italia), o di terapie fisiche come la fototerapia.
La radioterapia locale è utile nel caso in cui queste malattie della pelle siano caratterizzate dalla presenza di pochie e isolate lesioni o macchie, soprattutto nodulari; invece la radioterapia totale cutanea (total skin electron beam) è spesso utilizzata nelle lesioni cutanee diffuse o in preparazione al trapianto di midollo osseo.
Mentre per quanto riguarda le terapie sistemiche includono:
- -i farmaci immunomodulanti, quale Interferone e i retinoidi (come l’Acitretina e il Bexarotene) che si possono associare alla fotoaferesi extracorporea;
- – gli anticorpi monoclonali diretti controllo molecole espresse sulle cellule neoplastiche come il Brentuximab;
- – la chemioterapia, che può essere sia una monochemioterapia o una polichemioterapia, di solito è riservata ai casi più gravi e, nel caso della seconda, può essere associata a re-infusione di cellule staminali emopoietiche autologhe (ovvero del paziente);
- – il trapianto allogenico midollo osseo o il trapianto allogenico cellule staminali, basato sull’utilizzo di materiale di un donatore compatibile familiare o da Registro dei Donatori; è considerato un’ottima opzione soprattutto nelle forme refrattarie e aggressive, tuttavia, essendo associato a numerosi rischi per la salute generale del paziente, viene preso in considerazione solo in casi selezionati.




