«Spaghetti e polpette» non è il titolo di un film western ma è stata la descrizione di un morfologo quando per la prima volta ha osservato al microscopio ottico il Pitirosporum, un fungo che si può presentare di forma filamentosa, simile appunto agli spaghetti, oppure tozza e rotondeggiante come le polpette, e proprio per questo descritto come dimorfo.
Il fungo quando si presenta nella forma filamentosa viene chiamato Pitirisporum ovale ed è un commensale che vive quotidianamente a livello del cuoio capelluto e sulla pelle mentre è riconosciuto come Pitirosporum orbicolare quando assume la forma rotondeggiante che, invece, rappresenta la forma patogena responsabile della Pitiriasi Versicolor.
Oggi, il termine Malassezia Furfur ha sostituito quello di Pitirosporum che nel corso del post continuerò ad usare solo per un motivo didattico per spiegare la patogenesi della malattia.
La Pitiriasi Versicor è una patologia molto comune e nelle zone tropicali può interessare fino al 40% della popolazione. Tipica del soggetto giovane adulto, saltuariamente è possibile riscontrarla anche nei bambini e negli anziani.
Si caratterizza per la comparsa di chiazze di dimensioni variabili da pochi mm a diversi cm, di forma ovalare, ben definite e di color camoscio o bruno che spesso possono confluire formando delle macchie di maggiori dimensioni.
Assolutamente asintomatiche, si localizzano elettivamente al tronco, nuca, collo e radice degli arti e con il passare del tempo tendono a cambiare colore diventando più chiare rispetto al normale colore della pelle.
Il termine versicolor che deriva dal latino «versicolorèm» descrive appunto il cambiamento cromatico delle macchie.
Il colore chiaro è maggiormente apprezzabile durante o dopo l’estate quando la pelle sana più facilmente si abbronza e si accentua il contrasto con quelle interessate dal fungo, motivo per cui, volgarmente, sono chiamate «macchie di sole» o «funghi di mare».
Il contrasto tra la pelle sana e quella interessata dalla Pitiriasi Versicolor è la conseguenza della produzione da parte del fungo di acidi grassi dicarbossilici, in particolare dell’acido azelaico, in grado di interferire e interrompere la sintesi di melanina.
Quindi, ricapitolando, un nostro commensale, il Pitirosporum ovale, diventa patogeno trasformandosi nel Pitirosprum orbicolare, colonizza la cute determinando l’insorgenza di macchie brune che, successivamente, evolvono e si presentano più chiare rispetto al normale colore della pelle a causa dell’interruzione della sintesi di melanina,.
Ovviamente, il Pitirosporum ovale e quello orbicolare non sono altro che le due manifestazioni morfologiche differenti, filamentosa e tozza, che la Malassezia furfur può assumere modificando radicalmente il suo comportamento biologico da commensale della nostra pelle a patogeno.
Perché accade tutto ciò?
L’ambiente caldo-umido, l’eccessiva sudorazione e l’aumento della seborrea, associato anche ad alla predisposizione individuale, rappresentano le condizioni ideali che favoriscono il passaggio dalla forma filamentosa a quella tozza e quindi patogena della Malassezia furfur e di conseguenza la comparsa della malattia.
La Pitiriasi Versicolor pur essendo causata da un fungo ha un basso o nullo potere infettante infatti, solo raramente, all’interno di uno stesso nucleo familiare si riscontrano più soggetti che contemporaneamente presentano la stessa patologia.
INDICE ARTICOLO
Manifestazioni cliniche della Pitiriasi Versicolor
Come accennato l’aspetto classico sono le chiazze brune seguite da quelle leucodermiche (bianche).
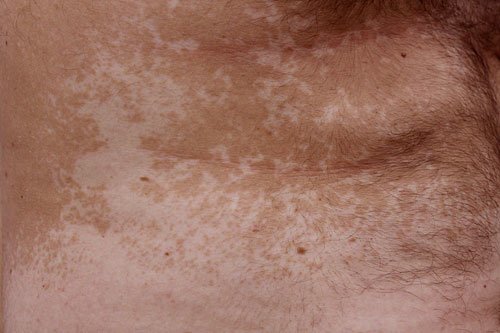
Inizialmente, le chiazze presentano una fine desquamazione in superficie, una desquamazione che i greci descrivevano con il termine «pityron», simile alla crusca, da cui il nome della patologia Pitiriasi.
La superficie delle macchie color camoscio appare sgualcita, simile alla carta da sigaretta e, nonostante la diagnosi dermatologica sia molto semplice, il segno del truciolo elimina ogni dubbio diagnostico.
In pratica è sufficiente grattare delicatamente la superficie delle macchie con una lama o un abbassalingua per notare la presenza di una desquamazione minuta, farinosa come se un piccolo truciolo si staccasse dalla pelle.
Inoltre queste macchie non presentano mai una risoluzione centrale, ovvero un’area più chiara al centro così come è accade in una micosi oppure nella Pitiriasi Rosea di Gibert.
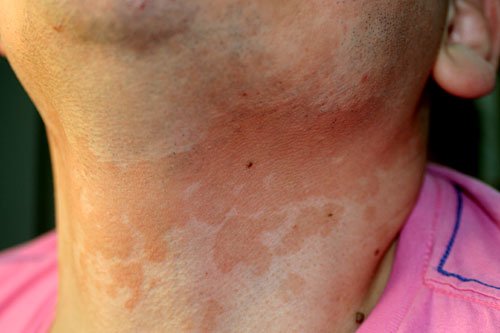
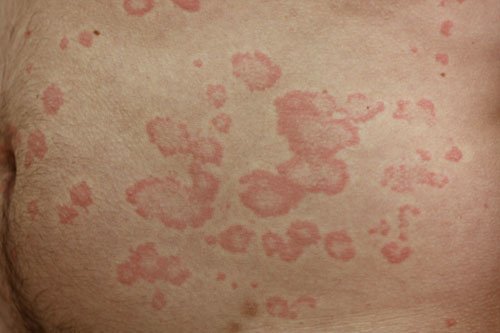
Accanto alla forma classica, appena descritta, esiste quella eritematosa, caratterizzata dalla presenza di macchie rosse e quella atrofica.
La forma eritematosa si manifesta generalmente nei soggetti con le difese immunitarie compromesse o in caso di ipersensibilità (eccessiva reazione immunitaria) al fungo mentre quella atrofica sarebbe la conseguenza dell’applicazione impropria di cortisone localmente sulle singole macchie.
Diagnosi della Pitiriasi Versicolor
Le manifestazioni cliniche sono sempre molto tipiche per la diagnosi che può essere formulata anche grazie alla lampada di Wood che evidenzia chiaramente, a livello delle macchie color camoscio, una fluorescenza giallo-verdastra indicativa della Pitiriasi Versicolor.
Nei pochi casi dubbi, oltre all’esame con la lampada di Wood, si può eseguire l’esame microscopico diretto con il metodo dello scotch test.
Si prelevano delle squame dalle lesioni con un nastro adesivo trasparente che successivamente viene adeso su un vetrino e trattato con idrossido di potassio al 10-30% per far macerare le squame e/o colorato con blu Parker per osservare la presenza degli spaghetti e delle polpette, ovvero i filamenti e le spore della Malassezia.
Terapia della Pitiriasi Versicolor
La terapia di elezione si basa sull’uso di antimicotici topici da applicare sulla pelle e/o sistemici, la scelta dipende dall’estensione della malattia se localizzata o diffusa.
Per quanto riguarda i topici prediligo le formulazioni in mousse o le soluzioni, contenenti chetoconazolo in concentrazione variabile 1-2% oppure ciclopiroxolamina al 1% o tioconazoloallo 0,5-1%.
Le formulazioni in mousse o le soluzioni, a differenza di quelle in crema, permettono di trattare ampie superfici come il dorso, di favorire un maggiore assorbimento del principio attivo e inoltre, possono essere applicati anche a livello della nuca e soprattutto del cuoio capelluto, serbatoio della Malassezia, senza sporcare i capelli.
In generale, si consiglia di usare queste formulazioni 1-2 volte al giorno per un mese circa. Di solito, prima di ogni nuova riapplicazione degli antimicotici si consiglia di lavarsi per rimuovere eventuali residui del trattamento precedente, tuttavia le loro formulazioni sono tali da non ungere eccessivamente e quindi la detersione può essere tranquillamente eseguita anche solo al bisogno.
Oltre alle soluzioni e alle mousse, per un trattamento combinato, è consigliato l’uso di detergenti antimicotici sia per il corpo sia per il lavaggio dei capelli da utilizzare sistematicamente 2-3 volte a settimana per un mese.
In questi casi, è necessario insaponarsi per bene dal cuoio capelluto compreso fino all’inguine, lasciare il detergente in posa qualche minuto e poi sciacquare.
Generalmente, i topici e i detergenti antimicotici, oltre ad uno dei principi attivi indicati, possono contenere anche zinco piritione, un altro agente antimicotico e antibatterico, lattoferrina che interferisce con il metabolismo della Malassezia e basse concentrazioni di acido salicilico per favorire la desquamazione delle chiazze color camoscio.
La maggior parte di tali prodotti, oltre ad essere efficaci, hanno una cosmesi che non irrita la pelle e una formulazione priva di nichel e parabeni.
Infine, nelle forme diffuse si indica l’assunzione per 7-14 giorni consecutivi di itraconazolo o fluconazolo, il cui dosaggio è rapportato all’età e al peso del soggetto.
Al termine della terapia è assolutamente normale la presenza oppure eventualmente la persistenza delle macchie bianche, più chiare rispetto al colore della pelle, perché la terapia eradica il fungo dalla pelle ma non stimola la melanogenesi, momentaneamente interrotta in modo reversibile dal fungo. .
Lentamente e spontaneamente, dopo la guarigione la melanogenesi riprenderà la sintesi della melanina, una sintesi che può essere accelerata utilizzando dei repigmentanti da applicare sulle chiazze oppure esponendosi correttamente al sole.
Infine, un problema frequente sono le recidive per lo più stagionali della Pitiriasi Versicolor che se particolarmente frequenti è possibile contrastare indicando l’uso di detergente e antimicotici topici in mousse o spray da usare almeno una settimana ogni 4-6 settimane per tutto l’anno.




